新诊断的未经治疗的急性白血病患者经常会出现中性粒细胞减少症感染、出血性并发症和白细胞淤滞的现象,导致患者的中位生存期只有17周左右。因此,通常认为急性髓系白血病(acute myeloid leukemia, AML)一旦确诊应立即开始治疗。然而,Röllig C等的最近研究证实,新诊断的AML从诊断到开始治疗时间(time from diagnosis to treatment start, TDT)的长短并不影响治疗结果。也就是说,临床实践中病情平稳的AML患者,可待细胞遗传学等检验结果回报后,根据疾病风险选择最恰当的一线诱导治疗,而不必担心因延迟治疗而影响治疗结果。
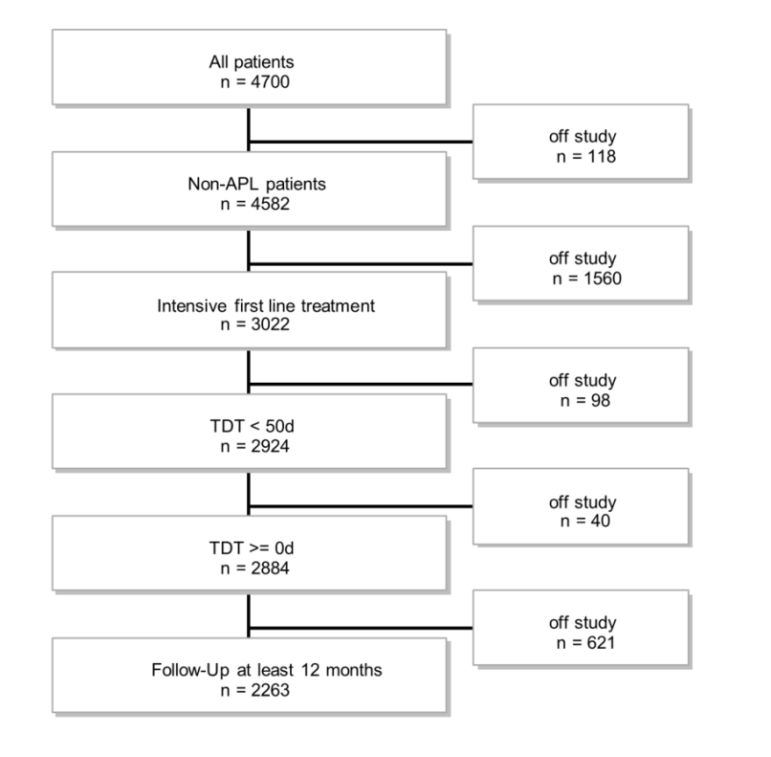
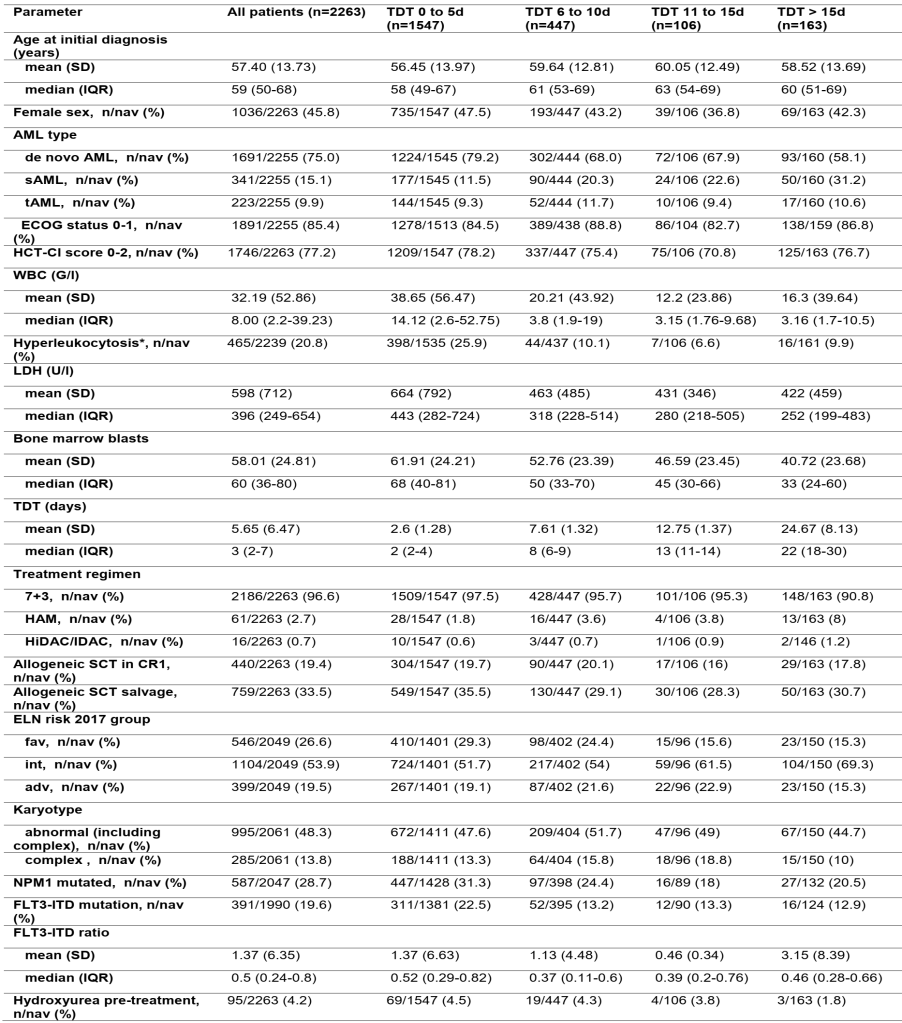
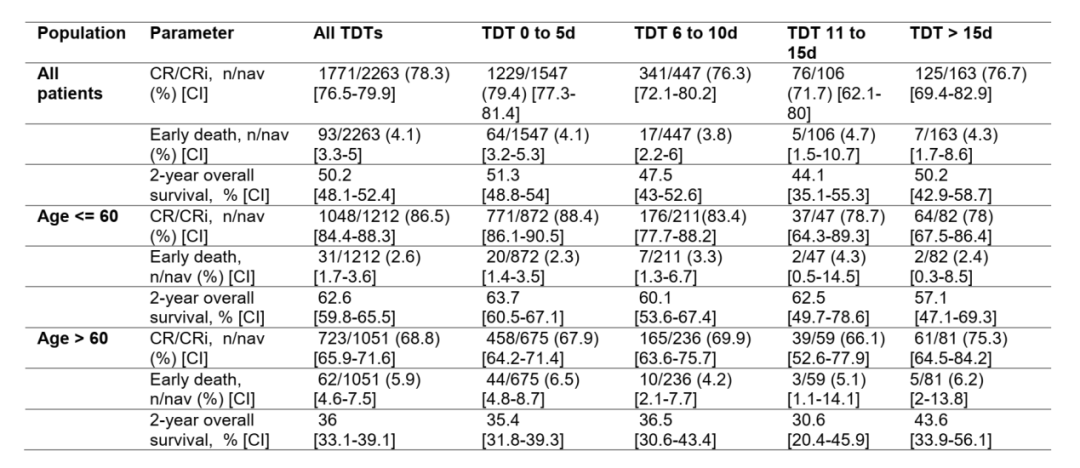
01 患者特征 截至分析时,注册中心共登记了4700例患者。以下患者被排除:急性早幼粒细胞白血病患者(118例)、非强化治疗患者(1560例)、TDT大于50天的患者(98例)、随访生存信息小于1年患者(621例),最终入组2263名至少随访12个月的患者(如图1所示)。 图1 患者筛选流程 根据TDT,将患者分为四组:0-5天,6-10天,11-15天,大于15天。TDT>15天的小组中位年龄最高,NPM1突变率最低,预后不良因素占比最高。95%以上的患者接受了标准的7+3强化治疗,TDT> 15天的小组接受标准7+3治疗的比例略低于TDT 0-5天的小组。随着TDT时间的增加,诊断时的白细胞数、骨髓原始细胞比例和LDH持续下降,提示治疗开始较晚的AML可能具有低增殖的特征。其余分布情况见表1。 表1 2263例患者情况及治疗特征 02 缓解率、早期死亡率和总生存率 78%的患者达到了血液学完全缓解(CR/CRi),TDT 0-5天,6-10天,11-15天,大于15天小组的完全缓解率分别为79%,76%,72%,77%(表2)。与0-5天组相比,6-10天、11-15天和大于15天小组缓解率的OR值分别为0.83、0.66和0.85。在多变量分析中,考虑到2017 ELN遗传风险分层、年龄、白细胞数量、LDH、初发/继发AML、合并症(HCT-CI评分)和ECOG评分的影响因素,TDT每增加1天的OR值为0.99(95%-CI, 0.97~1.01;P=0.254)。 在治疗开始30天内,4.1%的患者死亡,TDT分组死亡率分别为4.1%,3.8%,4.7%和4.3%(表2)。相对于0-5天组,6-10天、11-15天和>15天小组早期死亡的OR值分别为0.92、1.15和1.04。在考虑危险因素影响的多变量分析中,TDT的OR值为1.01(95%-CI, 0.97~1.04;P=0.757)。 中位时间2年的随访中,患者的2年总生存率(overall survival, OS)为50%,不同TDT分组的总生存率分别为51%,48%,44%和50%(表2)。在考虑危险因素影响的多变量分析中,TDT的OR值为1.00(95%-CI, 0.99~1.01;P=0.617)。 采用TDT作为分组变量或联合RCS的的多变量模型分析均不能证实TDT对缓解率、早期死亡率和总生存率有显著影响。 表2 TDT组患者的CR/CRi、早期死亡率 和2年总生存率 03 总结与展望 以往临床在治疗初诊AML患者时强调确诊后及时治疗,但Röllig C等的研究打破了我们对AML患者治疗时间的认知。该研究证实,从诊断到开始治疗的时间长短并不影响患者的缓解率、早期死亡率和总生存率。随着新的AML治疗方法的不断涌现,该研究也为AML患者的精准靶向治疗提供了时间基础。例如,预后良好/中等的AML患者可从吉妥珠单抗治疗中获益,FLT3突变的AML患者可从米哚妥林治疗中获益,继发AML患者可从CPX-351治疗中获益。因此,随着AML一线强化治疗策略的不断发展,在开始强化治疗前等待遗传学和其他检测结果,以便为患者选择最佳治疗方案是一种安全、合理的方法。 一般而言,急性髓系白血病可能仍是一种需要立即采取行动的疾病,特别是当存在凝血障碍、白细胞淤滞或粒细胞减少性发热时,应立即治疗,避免不必要的延误。然而,对于身体状态较好且无器官功能障碍迹象的患者,在开始治疗前可完善相关检测(特别是遗传学指标)以便更好地对疾病进行分型,进而使患者得到个性化的治疗。 参考文献 Röllig Christoph, Kramer Michael, Schliemann Christoph et al. Does time from diagnosis to treatment affect the prognosis of patients with newly diagnosed acute myeloid leukemia? Blood, 2020, 136: 823-830.