


近期,在美国心脏病学会发表了一篇名为《Female Reproductive Factors and Risk of New-Onset Heart Failure》的文章,该文章研究了女性生殖因素(包括初潮年龄、绝经年龄、首次和末次分娩的母亲年龄、生育次数以及怀孕并发症)与心力衰竭风险的相关性,强调了在评估心力衰竭风险时女性生殖因素的重要性,并指出初潮和绝经年龄较小、生育期较短、首次或末次分娩时年龄较小、生育次数较多以及经历过死胎的女性,与心力衰竭风险高相关,而这种关联与传统心血管风险因素无关。
研究背景
随着人口的老龄化,心力衰竭(HF)的总体发病率在不断增加。性别因素影响了HF的各个方面,包括流行病学和风险因素、病理生理学、临床表现以及病情进展。然而,目前的研究对于心力衰竭的性别差异还知之甚少,特别是在女性方面,因此制定治疗指南时主要依据了男性患者的数据。这意味着我们需要更深入地了解女性在心力衰竭发展过程中特有的风险因素。女性健康和心血管疾病(CVD)的发展正日益受到关注。从初潮到妊娠再到更年期,女性的性激素发生重要变化。性激素会影响心血管健康,包括脂质水平、对胰岛素的反应、血压、血管反应性、炎症、心脏重塑以及心力衰竭的发展。此外,妊娠还包括心血管血流动力学、炎症和代谢紊乱的改变。因此,女性的生殖特征与心力衰竭的病理生理机制有关。尽管已经研究了各种生殖因素与动脉粥样硬化和心血管疾病的关联,但对各种生殖因素可能对心力衰竭发展的潜在影响的全面评估还不充分。因此本文旨在研究多种女性生殖因素与心力衰竭风险之间的关联性。
研究方法
在2007年和2010年之间,从英国生物库(UK Biobank)队列中选择了229,026名女性(平均年龄:56.5岁),这些女性没有心力衰竭史。随后对她们进行了临床随访,一直持续到2020年12月。使用考虑潜在复杂因素的Cox比例风险模型来分析(自我报告的)生殖因素与心力衰竭之间的关系。见中心图示。
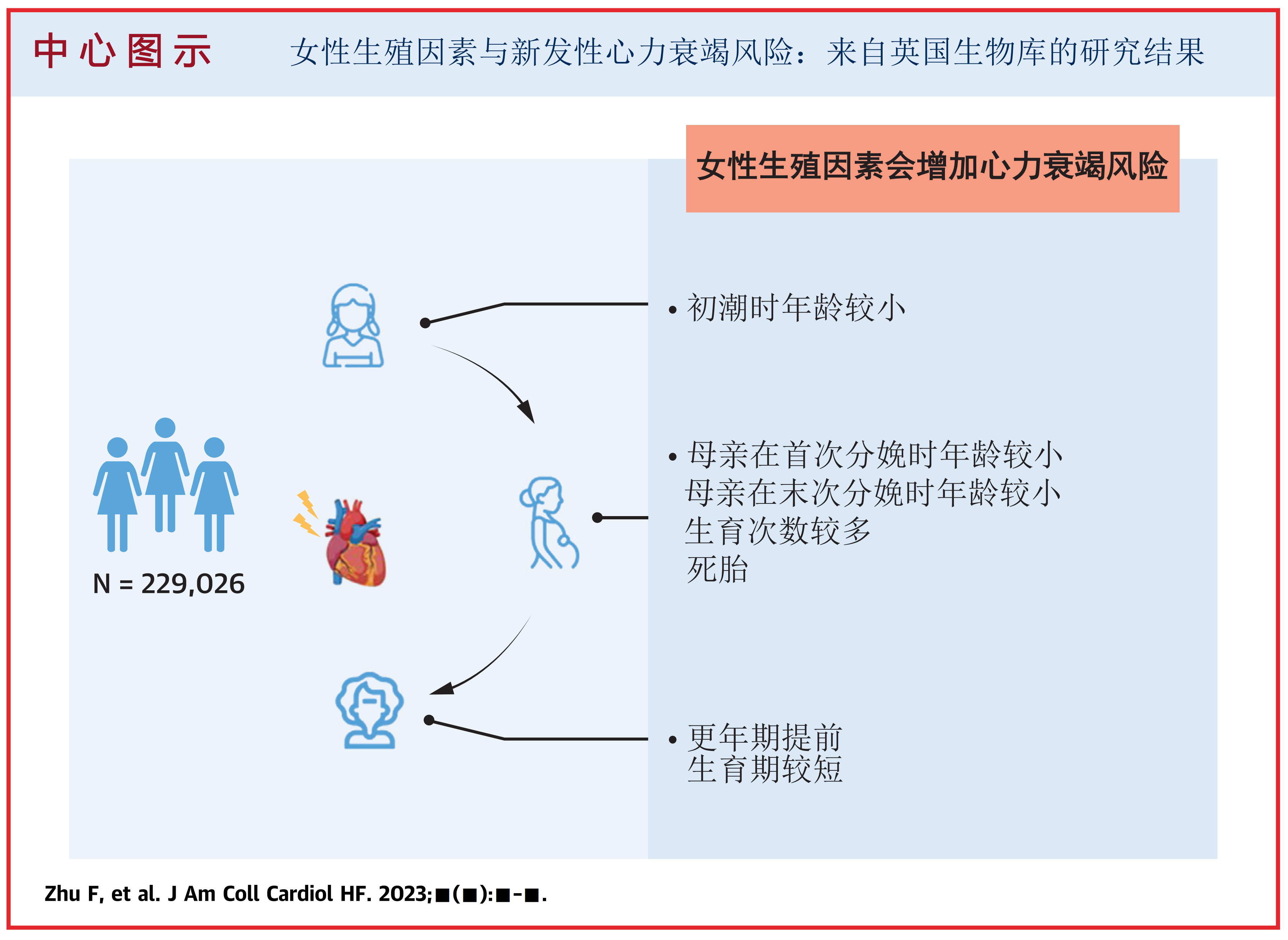
研究结果
· 与初潮时12-13岁的女性相比,初潮时年龄小于12岁的女性,患心力衰竭的风险增加了9%(风险比(HR):1.09 [95% 置信区间:1.01-1.18])。
· 更年期提前与心力衰竭的风险高相关(年龄<45岁与50-51岁的HR:1.15 [95% 置信区间:1.03-1.28];年龄45-49岁与50-51岁的HR:1.11 [95% 置信区间:1.01-1.23])。
· 母亲在首次分娩时年龄较小(年龄<21岁与24-26岁的HR:1.42 [95% 置信区间:1.28-1.59];年龄21-23岁与24-26岁的HR:1.14 [95% 置信区间:1.03-1.26])和母亲在末次分娩时年龄较小(年龄<26岁与29-31岁的HR:1.19 [95% 置信区间:1.07-1.33])与心力衰竭风险高相关。
· 与有1或2个孩子的女性相比,有3或4个孩子(HR:1.09 [95% 置信区间:1.02-1.17])或>4个孩子(HR:1.24 [95% 置信区间:1.05-1.47])的女性与心力衰竭风险高相关。
· 经历流产或堕胎与新发心力衰竭的风险没有显著相关,然而,相对于没有经历死胎的女性,经历1次死胎和多次死胎的女性心力衰竭的风险增加了20%和43%。
研究局限性
这项研究存在一些局限性:
1)参与者主要是白人后裔,是否可以推广研究结果到其他种族群体需要进一步研究;
2)有关生殖因素的信息是由参与者自行报告的,这可能存在记忆偏差;
3)英国生物库的参与者主要是自愿报名的健康志愿者,这可能导致关联性偏低;
4)一些因素,例如妊娠期糖尿病、子痫前症和母乳喂养,在以前的研究中已经与心力衰竭风险有关,然而,在此研究中没有包含这些信息,否则可以更全面地了解女性生殖因素与心力衰竭风险的关系;
5)尽管本研究对传统心血管风险因素进行了校正,但需要注意的是,这些因素只是在研究开始时进行了一次测量,不能排除随着时间推移这些复杂因素可能引起混淆的可能性,没有进行多重检验的校正可能是一个潜在的缺点。
研究结论
在这项涵盖了229,026名女性的大规模前瞻性研究中,发现初潮和绝经年龄较小、生育期较短、首次或末次分娩时年龄较小、生育次数较多以及经历过死胎的女性,与心力衰竭风险高相关,而这种关联与传统心血管风险因素无关。
参考文献
Zhu F, Qi H, Bos M, et.al. Female Reproductive Factors and Risk of New-Onset Heart Failure: Findings From UK Biobank. JACC Heart Fail. 2023 Sep;11(9):1203-1212.
往期回顾